논란의 코로나 백신, 혈전 부작용
논란의 코로나 백신, 혈전 부작용
성남시의사회 총무이사 왕진정(로아신경과의원)
의료인에 대한 아스트라제네카(Astrazeneca, AZ) 백신 접종이 종료된 데 이어, 곧 전 국민의 백신 접종이 다가오고 있습니다. 평소에는 남 일 같았으나, 점차 저의 백신 접종일자가 다가오고, 항간에는 50세 미만의 여성이 고위험군이라는데, 딱 여기에 속하다 보니 AZ 백신의 부작용에 대해 걱정이 되기 시작하였습니다.
AZ백신의 경우, 초기 승인 연구에서는 아나필락시스 외에 중대 부작용이 보고되지 않았으나, 최근 접종자가 늘어나면서 희귀 합병증으로 뇌정맥동혈전증(Cerebral Venous Sinus Thrombosis, CVST)과 혈소판 감소증이 보고되어 논란이 되었습니다. 유럽의약품청(EMA)에서는 혈소판감소증을 동반하는 혈전증을 아스트라제네카 코로나19 백신의 매우 드문 부작용으로 제품설명서에 등록하였습니다. 그러나, 백신과 관련된 정맥 혈전증의 위험보다 백신 접종의 이득이 더 높다고 결론 지으면서 백신 접종은 지속되었고, 각 개개인의 불안감은 더 커졌습니다.
백신 유도 혈전성 면역 혈소판 감소증(Vaccine Induced Thrombotic Immune Thrombocytopenia, VITT)로 명명된 이 혈전증은 뇌, 장, 간, 비장 등 혈전이 잘 생기지 않는 부위에 혈전이 발생하고, 이와 함께 혈소판 감소증이 동반된 것이 특징입니다.
NEJM에는 2021년 4월에만 총 3차례에 걸쳐 AZ백신 접종과 관련된 혈전증에 대한 논문이 발표되었습니다. 독일, 노르웨이, 영국 등에서 발표된 이 세 논문에는 각각 AZ백신 접종 후 혈전 부작용을 보인 39명의 환자들에 대한 데이터를 보고하고 있습니다. 이 환자들은 AZ 백신 접종 5~24일 후 혈전이 발생하였으며, 대부분 기저질환 없이 건강하거나 의학적으로 안정된 상태였고, 극히 일부에서 혈전 과거력이 있었다고 보고되었습니다. 대부분 50세 미만의 여성이었으며, 이 중 일부는 여성호르몬 치료나 경구피임제를 복용하고 있었습니다. 이 39명의 환자 중 40%는 결국 허혈성 뇌손상 또는 출혈이 동반되면서 사망하였습니다.
VITT 진단 당시 평균 혈소판 수치가 2만~3만/mm3으로 감소되어 있었으며, D-dimer 증가 및 피브리노겐 감소가 동반되어 있어, 혈액응고 기전이 활성화되었음을 알 수 있습니다.
VITT의 기전은 아직 명확히 밝혀지지 않았으나, 대부분의 환자에서 특정 혈소판인자에 대한 항체(anti-platelet factor 4 antibody, PF4)가 증가되어 있는 것이 확인되었습니다. 이는 자가면역반응에 의한 헤파린 유도 혈소판 감소증(heparin induced thrombocytopenia, HIT)에서 보이는 소견과 유사하지만, VITT 환자들은 헤파린에 노출된 과거력이 없으며, HIT와는 혈전이 발생하는 부위에서 차이가 있는 것이 특징입니다. VITT의 진단을 위해서는 항 PF4 항체에 대한 ELISA 검사가 필요하나, 아직 국내에서는 불가능한 실정입니다.
VITT의 치료로는 비헤파린성 항응고제(non-heparin anticoagulant)의 사용을 권고하고, 면역글로불린 주사(IVIG) 및 고용량의 스테로이드, 혈장 교환술도 효과가 있다고 권고하고 있습니다.
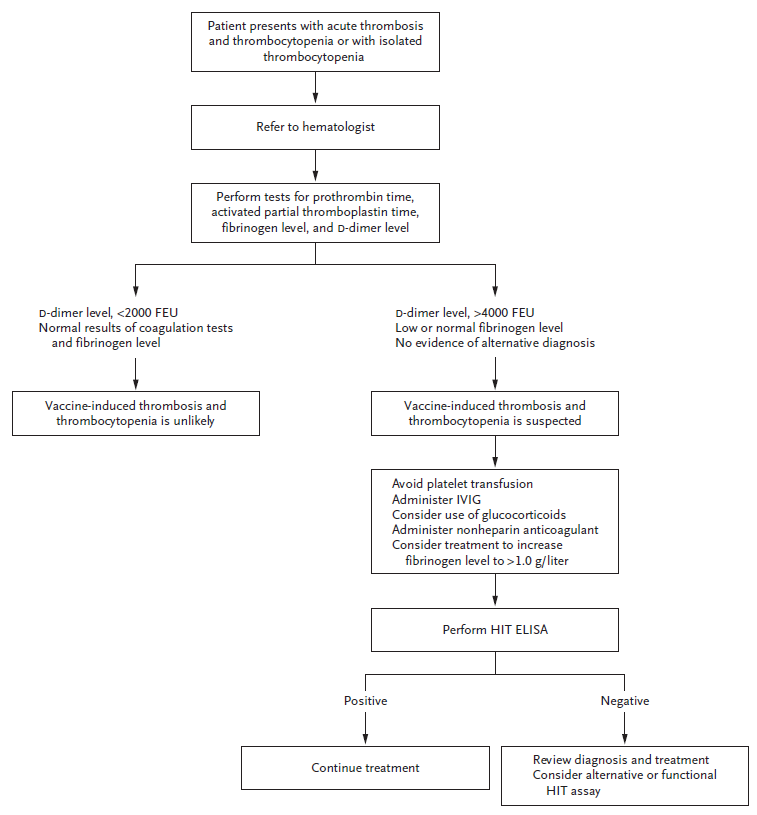
그림1. VITT 환자의 진단 및 치료 과정
따라서, 만약 코로나 백신을 맞은 이후 중추신경학적 증상이나 복통 등의 증상이 있다면, 주의를 가지고 관찰할 필요가 있고, 필요시 혈소판 수, D-dimer, 뇌 CT 등의 확인이 도움이 될 수 있겠습니다. 또한, VITT의 병리기전과 연관된 항 PF4 항체 검사도 도움이 될 수 있을 것으로 보이지만, 이 검사를 모든 백신 접종자에게 해야 하는지, 항체의 유무가 2차 백신 접종에 어떤 영향을 미치는지 등 아직 아무것도 밝혀진 것이 없습니다.
그렇다면, 이러한 부작용을 감수하고도 AZ 백신을 맞는 것이 나을까요?
EMA에 따르면, 3400만명의 AZ백신 접종자 중 169명에서 CVST, 35명에서 내장 정맥 혈전증이 보고되었다고 하며, 5400만명의 얀센 백신 접종자 중에서는 35명에서 CVST가 발생하였다고 합니다. 400만명의 모더나 접종자 중에서는 5명의 CVST 의심 환자가 발생하였고, 화이자 백신에서는 보고된 케이스가 아직 하나도 없습니다.
전체적으로 이 혈전 부작용은, 10만명당 1명의 빈도로 발생하는 것으로 보고 있고, 일반 인구집단에서 CVST의 발병률이 10만명당 0.22~1.57명이라고 하니, 백신에 의한 혈전 부작용 발병률이 사실 그렇게 높은 편은 아닙니다. COVID-19 감염 시 CVST발병률은 100만명 중 42.8명으로 보고되고 있으며, 이는 인플루엔자 감염과 비교해서 상대위험도 (RR) 3.83으로 높은 편으로, COVID-19 감염 자체의 혈전 부작용의 위험도가 매우 높습니다.
또한, 백신 자체의 치명적인 혈전 부작용 발생률이 매우 드문 데에 비해, COVID-19 감염 자체의 사망률이 1~2%인 점(50대 미만에서 COVID-19 사망률은 0.2~0.4%), 또한, COVID-19 감염 이후 장기 합병증이 남을 수 있다는 점도 고려할 필요가 있습니다. 이렇게 숫자만을 보면, 역시 저도 EMA처럼 ‘부작용의 위험보다 백신 접종을 맞았을 때 얻는 이득이 훨씬 크다’라고 결론 낼 수밖에 없지만, 역시 심적으로는 누구도 예측할 수 없는 부작용에 대한 두려움은 어쩔 수 없습니다. 확률이 아무리 낮다 하더라도, 그 일이 본인한테 생기면 100%가 되는 것이니까요. 30대 여자 의사인 제 지인은 1차 AZ 백신 접종 후 해외로 혈액샘플을 보내 항 PF4 항체 유무를 확인했다고 합니다. 결과는 음성이었으나, 두 번째 접종을 할지는 아직 심각하게 고민 중이라고 합니다.
역시 아직 조금 더 데이터가 축적되어야 백신 접종의 위험군 선정, 부작용에 대한 조기 진단 및 모니터링에 대한 컨센서스가 만들어질 것 같습니다. ‘에라 모르겠다’라는 심정으로 AZ 백신을 맞은 지 5일 차, 전신 근육통과 알 수 없는 무기력감 외에는 큰 부작용은 없었지만, 백신 접종 후 24일까지도 혈전 부작용이 생길 수 있다 하니, 앞으로 3주는 더 예의주시하며 지켜보아야겠습니다.
성남시 의사회 회원분들도 건강하게, 또 무탈하게 이 코로나 위기를 넘기길 바랍니다.
References
